Dr.コラム
<第6回>胃がんのリスクを知ろう! ~今注目されている「ABC検診」について~
| Dr.コラム | 予防と検診 | がんと生活習慣 | がん情報のリンク |
胃がんは日本人が罹患するがんでは依然として最も多いがんです。皆さんの関心も高いと思います。そこで最近よく話題になる「胃がんのABC検診」についてお話しします。胃がん検診の中でこれまで主流だった「バリウム検診」のほかに、最近は内視鏡検査の発達によって「内視鏡検診」も行われるようになってきました。ABC検診は、もともと「自身が胃がんにかかる危険度(リスク)」を事前に知ることにあります。そしてそのリスクにあわせて、内視鏡検診を受診する頻度(回数)が推奨されています。
ソニー健保では現在、ABC検診を「バリウム検診の代替」として積極的に扱っていませんが、多くの健康保険組合でも注目している検診法ですので、ここで少し詳しく解説したいと思います。
ピロリ菌感染による胃がん発生の仕組み
これまで数多くの研究成果により「ピロリ菌感染が胃がん発症に極めて重要な役割を持つ」ことが明らかにされました。 ピロリ菌感染によって引き起こされる胃粘膜での炎症とそれにともなう組織の変化、すなわち、炎症によって胃粘膜が破壊されて萎縮してしまい、代わって出現する腸粘膜が胃がんの母地(素の意)になるのです。(これを腸上皮化生ちょうじょうひかせいと言います)。
胃粘膜の萎縮のほとんどが、ピロリ菌感染によって引き起こされると考えられています。もちろん、ピロリ菌が感染しても胃の一部の炎症にとどまり、胃全体の胃粘膜の萎縮が起こらない場合がありますが、この場合は胃がんのリスクにはならず、十二指腸潰瘍などの原因になるとされています。
すなわち胃がんは、ピロリ菌感染による炎症が胃全体に広がり、胃粘膜萎縮を引き起こすことによって生ずる感染症の一種であるという考え方が主流となっています。
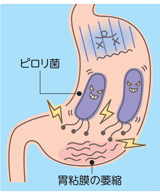
ピロリ菌感染の有無を検査するだけでは不十分
これまでの数々の研究にて「ほとんどの胃がんはピロリ菌感染者から発症している」という事実から、逆に言えば「胃がんはピロリ菌非感染者からはほとんど発生しない」という考え方です。したがってピロリ菌に感染しているか、否かを調べることでその人の胃がんへのリスクを知ることになります。
しかし、少しややこしいことがあります。通常、ピロリ菌感染の有無は血液検査を使い、ピロリ菌に対する抗体(ピロリ菌抗体検査)によって調べます。ところが、「胃粘膜が高度に萎縮」するとピロリ菌が胃の粘膜に生存できなくなります。そのため抗体価(菌に対する免疫力を示す値)が下がってしまい、抗体検査をしても陰性と出る場合があるのです。
つまり、ピロリ菌抗体が陰性と出た場合でも、「ピロリ菌感染がない」とすぐに言い切れず、「胃粘膜の萎縮がないかどうかを調べる必要がある」のです。また、この高度に萎縮した胃粘膜は非常に胃がん発生のリスクが高いのです。
胃粘膜萎縮の有無は「ペプシノーゲン検査」で
胃粘膜に萎縮があるかどうかは、内視鏡にて肉眼的に見る方法や、組織を一部採って顕微鏡的に見る方法が考えられますが、実は血液検査にて胃の粘膜の萎縮の有無を推測することができる方法があります。それが「ペプシノーゲン検査」というものです。
もともとペプシノーゲンは胃粘膜にて産生される酵素ですが、これが血液中にも出てくることがわかり、その人の胃の粘膜の状態によって増減することが明らかになったのです。つまり、胃の粘膜に萎縮があるとペプシノーゲンの値が下がることからこの現象を利用して、胃粘膜の萎縮の有無を見分けることができるのです。胃粘膜に萎縮があると胃がんが発生しやすくなりますので、胃粘膜の萎縮がある場合をペプシノーゲン検査陽性と定義しています。
ABC検診の結果を四層に分けてリスクを判定
このようにABC検診は、そもそも自分の胃に胃がんがどの程度発症する可能性があるのか知ることに意義があります。そして、「ピロリ菌による感染の有無」と「ペプシノーゲン法による胃粘膜の萎縮の有無」を検査するのがABC検診なのです。図をご覧ください、この2つの検査とその結果を4つの層に分けてみると、次のことが言えます。ピロリ菌感染がなく、胃粘膜萎縮もない群(これをA群といいます)は、正常な胃粘膜であり、この胃粘膜から胃がんが発生する確率はほとんどゼロであると考えられています。次は、ピロリ菌には感染しているが、胃粘膜の萎縮のない群(これをB群といいます)です。ピロリ菌に感染していますので胃がんが発生するリスクはありますが、まだ胃粘膜の萎縮にまで至っていないので胃がん発生率はC、D群に比して低いと考えられています。次は、ピロリ菌検査が陽性で胃粘膜の萎縮も存在する群でこれをC群と呼んでいますが、これは両者のリスクが重なりあっていますので危険性が高いと考えられています。そして例数は少ないですが、先ほど説明した胃粘膜が萎縮した状態が高度になるとピロリ菌検査が陰性になります。これがD群ですが、最も危険な群となります。
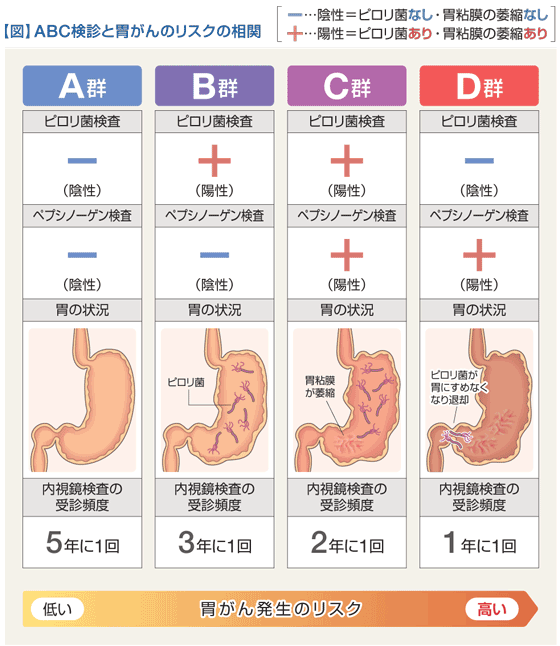
検査結果に基づいて決まる内視鏡検査の頻度
これまで、胃がん検診は、バリウムによる二重造影法という方法で「毎年実施する」ということが推奨されてきました。しかし、このように胃がんへのリスクを層別した結果から、基本的には内視鏡によって胃がん検診を実施し、その内視鏡検査の頻度を各群別に規定しているのがABC検診といわれているものです。A群は基本的に胃がんの可能性はないのですが、安全性を考えて5年に1回、B群は3年に1回、C群は2年に1回、D群は毎年内視鏡検診を実施することが推奨されています。内視鏡の器具や術者の進歩により内視鏡を検診レベルで実施することが可能になったこともこの検診を実施する上で重要な点です。特に最近では経鼻内視鏡と言われる非常に細い径の内視鏡で嘔吐反射がなく楽にできる検査法も実用化されてきています。
課題もあるABC検診
現在注目されているABC検診ですが、課題もあります。それは、現在一般に実施されているバリウム検診に比べ、「胃がん死亡を抑制する効果が明らかに優れているという研究結果がまだない」ことです。また、ピロリ菌抗体検査については検査施設によっては精度にばらつきがあることも挙げられます。
ピロリ菌陽性者には除菌治療が推奨されます。2013年から保険適用になっていますので、消化器内科専門医にご相談下さい。除菌の際は、ペニシリン系の抗生物質を用いますので薬剤アレルギーがある場合は必ず申し出て下さい。なお、すでに除菌を実施された方は、このABC検診の適応外(対象外)となります。
ピロリ菌感染の有無を確定するための検査
前述で「ピロリ菌の感染を検出する方法として、血清ピロリ菌抗体検査」を紹介しましたが、この検査ではピロリ菌に感染していても結果が「陰性」と出る場合があります。胃がんのリスクを判定する場合、これでは不十分ですので、他の検査法でも陰性であることを確かめておいた方がよいと思います。というのも、成人以降のピロリ菌感染は胃がんのリスクにはなりませんので、「ピロリ菌に感染しているか否かの検査は、20歳以降の生涯にわたって一度行っておけばよいもの」だからです。
他にピロリ菌を検査する方法は、直接胃粘膜を採取し、ピロリ菌のもつウレアーゼ活性を測定する「迅速ウレアーゼ検査」、あるいは「直接、培養・鏡検する方法」「尿素呼気試験」「便中ヘリコ抗原検出法」などがあります。これらの検査は、消化器内科で専門医に相談していただければ実施していただけるものです。
転換期にある胃がん検診と今後の対応
現在、バリウム検診も転換期を迎えていることは間違いないと思います。というのも、以下の現状があるからです。
①バリウムによる胃がん検診の受診率が低下してきている
②若年者においてA群であるピロリ菌非感染者が増えている
とはいえ、ただちにABC検診を導入するにはまだ課題があります。よってソニー健保では今後、各地域にてABC検診が導入可能かどうか、ピロリ菌を除菌できる医療機関や内視鏡検査を実施できる施設が近隣にあるかどうかを調査し、体制を整えていきたいと考えます。
もちろん、胃がんのリスクが心配な人は、ピロリ菌やペプシノーゲン検査でご自身の胃の状態を若い時期に知っておくことは大変有意義なことだと思います。
【参考文献】
〔立道昌幸:シリーズがん検診の今「胃がんのリスクを知ろう!」(ソニー健康保険組合HAIJII2012年7月号)〕